Renato Nemoto
A insuficiência mitral pode ser primária, causada por alterações estruturais das válvulas, cordas tendíneas ou músculos papilares, ou secundária, devido à dilatação atrial ou ventricular.
Etiologia
A insuficiência mitral (IM) é dividida em:
– Primária: quando o problema ocorre nas cúspides, cordoalhas tendíneas, músculos papilares e/ou anel valvar, sendo as principais etiologias o prolapso mitral, doença reumática e degenerativa (MAC – mitral anullus calcification).
– Secundária: decorrente da dilatação atrial e/ou ventricular
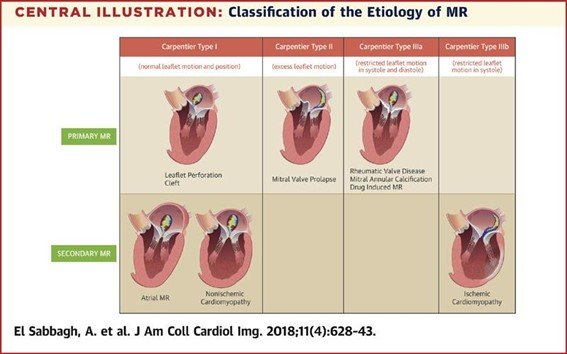
A classificação de Carpentier divide as principais causas de IM primária e secundária, como vemos a seguir.
1) Na IM primária:
– Tipo I: apresenta movimentação e posição normais das cúspides, sendo a regurgitação decorrente de uma perfuração nos folhetos, na maioria das vezes secundária a uma endocardite infecciosa.
– Tipo II: ocorre por movimento excessivo dos folhetos, sendo o protótipo o prolapso mitral. É uma degeneração mixomatosa das cúspides, com excesso de tecido em um ou mais escalopes das cúspides, ocasionando uma alteração de conformação e movimentação em direção ao átrio esquerdo. As cordoalhas em geral são alongadas, e o anel mais dilatado do que o normal. Quando essa cúspide fica instável, pela ruptura de cordoalhas tendíneas, e ocorre o deslocamento da ponta do folheto em direção ao átrio esquerdo, temos o flail, uma forma mais avançada do prolapso mitral. Quando a degeneração mixomatosa atinge vários segmentos, temos a doença de Barlow, com vários segmentos redundantes, gerando uma válvula por vezes completamente distorcida.
– Tipo IIIA: há uma restrição de mobilidade dos folhetos tanto na sístole quanto na diástole. Ocorre na doença reumática, pela distorção dos folhetos e aparato valvar gerada pelo acometimento reumático, e também na doença degenerativa (calcífica), que quando acomete o anel mitral, é denominada MAC.
2) Na IM secundária:
– Tipo I: envolve a IM atrial, quando a regurgitação é secundária à dilatação do átrio esquerdo (principalmente pela fibrilação atrial) ou pela dilatação ventricular secundária a uma cardiomiopatia não-isquêmica.
– Tipo IIIB: é a IM secundária à dilatação ventricular secundária à miocardiopatia isquêmica.
Outras causas de IM incluem alterações congênitas, como o cleft, e medicamentosa (ergotamina, bromocriptina, cabergolina).
Fisiopatologia
Na IM, o fluxo de sangue que vai do ventrículo esquerdo para o átrio esquerdo na sístole causa uma sobrecarga de volume para o ventrículo esquerdo, átrio esquerdo, capilares pulmonares e assim por diante. Para manter a complacência e acomodar cada vez mais volume, há um aumento dos sarcômeros, ocasionando aumento dos diâmetros do ventrículo esquerdo e, com a evolução, hipertrofia excêntrica. Esse aumento do ventrículo esquerdo inicialmente mantém a fração de ejeção preservada, mas à medida que a doença progride, a tensão na parede do ventrículo esquerdo aumenta, a pós-carga aumenta, e a contratilidade reduz, causando queda na fração de ejeção.
O átrio esquerdo terá um aumento do seu diâmetro e volume, para aumentar a complacência e redução das pressões pulmonares. Com a progressão da doença e consequente congestão retrógrada, há aumento da pressão arterial pulmonar, podendo causar disfunção das câmaras direitas e insuficiência tricúspide em fases mais avançadas.

 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention

 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
