Fundamentos em Doenças Valvares – tudo o que você precisa saber sobre estenose aórtica – Episódio 5: como fazer o diagnóstico ecocardiográfico
Dra. Lynnie Arouca
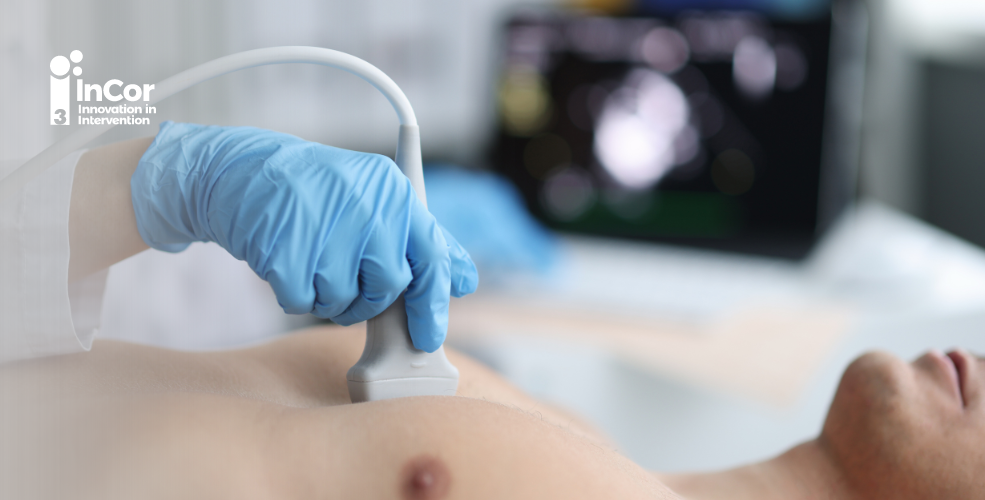
A ecocardiografia é um método essencial e não invasivo para o diagnóstico e avaliação da Estenose Aórtica (EA), fornecendo informações relevantes sobre a gravidade anatômica e definição etiológica.
Os principais indicadores hemodinâmicos ecocardiográficos recomendados para avaliação clínica da gravidade da EA são: área valvar (AV) aórtica, gradiente médio (GM) de pressão transvalvar e velocidade máxima (Vmax) do jato aórtico. A partir desses valores, também podemos realizar outras subanálises, como a avaliação da AV indexada (AVi) pela superfície corpórea e a relação das velocidades entre via de saída de ventrículo esquerdo (VSVE) e válvula aórtica (VA). Cada um desses parâmetros será abordado individualmente, a seguir.
Em relação à AV, existem 2 métodos principais para seu cálculo: a Equação de continuidade e a Planimetria. Na primeira técnica, a AV é calculada indiretamente, a partir do princípio de conservação de massa, através de uma fórmula específica. Nessa equação são utilizados a área de secção transversal da VSVE, a Vmax VSVE e a Vmax VA para calcular, de maneira confiável indireta, a AV aórtica. Já a segunda forma, que consiste na aferição direta do tamanho do orifício valvar, possui algumas limitações. Primeiramente, o ângulo de visualização da válvula aórtica por ecocardiografia transtorácica frequentemente não é favorável, podendo levar a erros na medida do orifício valvar. Além disso, muitas vezes existe uma calcificação dos folhetos, no contexto de EA, o que pode dificultar a delimitação anatômica exata da área valvar. Assim, esse outro método possui acurácia limitada, sendo reservado apenas como medida alternativa. Por fim, AV aórtica é considerada importante quando é ≤ 1,0 cm2.
Em contexto de extremos de superfície corpórea (SC), podemos ainda indexar a AV, para uma interpretação mais individualizada em termos de gravidade anatômica. Por exemplo, uma AV 1,2 cm2, ainda que seja um valor absoluto de moderada, se aplicada a um paciente que possua altura de 1,90 m e peso de 100 kg (SC 2,30 m2), a AVi (AV dividida pela SC) será de 0,52 cm2/m2, isto é, representará uma repercussão de importante (≤ 0,6 cm2/m2). Assim, a AVi permite uma compreensão personalizada da gravidade anatômica, nesse perfil de paciente.
Na EA importante clássica, existe uma elevação no GM, definida como > 40 mmHg. Esse cálculo é feito pela diferença entre a pressão sistólica do VE (PSVE) e a pressão pós estenose na aorta (equivalente a pressão diastólica VE). Considerando a estenose valvar, hemodinamicamente haverá um aumento da pressão intraventricular, logo uma maior diferença de pressão entre as cavidades VE-AO, justificando a elevação dos gradientes quanto pior a gravidade anatômica. Na EA, existem ainda situações em que o gradiente não é elevado, apesar de AV de importante, mas esse tema (EA de baixo-fluxo e baixo-gradiente) será abordado em outra aula, individualmente.
É possível também estimar a gravidade de EA através da análise das velocidades de fluxo. Através da física, sabemos que quanto menor o diâmetro de um pertuito, maior será a velocidade do fluido que corre através dele. De forma didática, uma analogia útil é o exemplo do dedo pressionando a ponta de uma mangueira com fluxo de água. Em outras palavras, quanto mais apertado o dedo e, consequente, menor o orifício de saída de água da mangueira, mais rápido e distante o jato de água irá alcançar. Semelhantemente, quanto pior a estenose valvar, mais rápida é a velocidade do sangue que flui através dela. Por definição, é considerada importante Vmax > 4 m/s.
Por fim, o último parâmetro que podemos utilizar para determinação da gravidade anatômica é a relação entre as velocidades de fluxo na VSVE e na VA. Conforme descrito acima, sabemos que a velocidade na VA estará aumentada, em decorrência do orifício valvar estenótico. Logo, se compararmos as velocidades através da fórmula VSVE / VA, o valor do denominador será maior quanto pior a EA e, portanto, menor será relação. Assim, é definida como importante a relação das velocidades < 0,25.
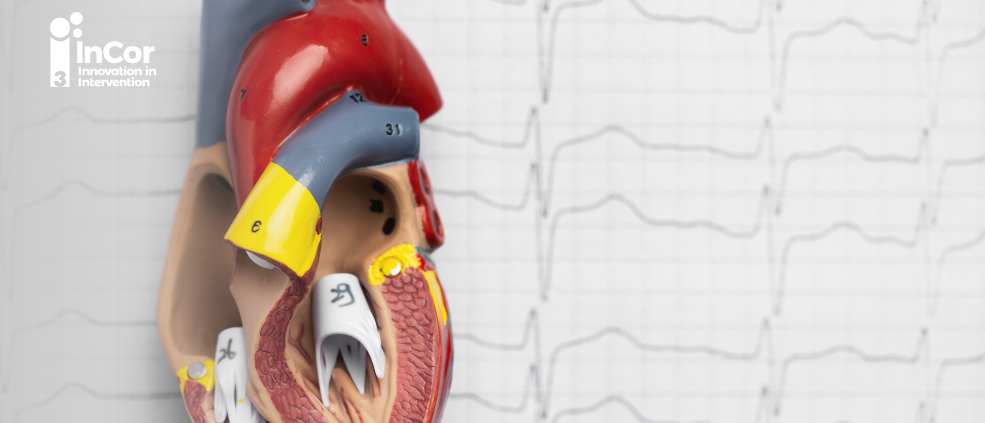
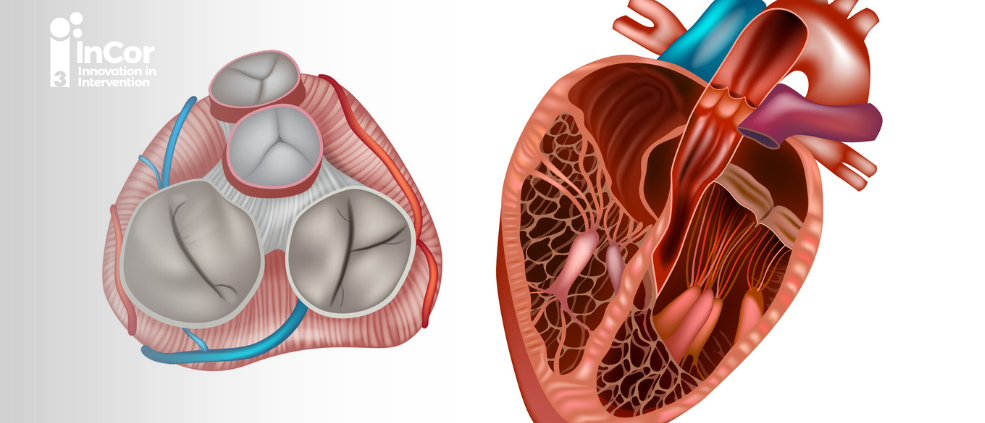
Além de informações essenciais a respeito da gravidade anatômica, a ecocardiografia também pode contribuir na avaliação da EA, evidenciando características sobre a etiologia da doença. Na valvopatia reumática é possível visualizar fusão de comissuras e calcificação central, enquanto na degenerativa observamos um padrão de calcificação mais difuso. Podemos ver ainda fusão de folhetos, na etiologia bivalvularizada. Dessa forma, podemos acrescentar informações relevantes no seguimento do paciente.
Apesar de os dados ecocardiográficos serem indispensáveis na análise da EA, é importante destacar que a classificação da gravidade anatômica valvar deve ser baseada em uma abordagem integrativa, combinando dados de história clínica e informações propedêuticas, além dos métodos de imagens complementares. E em relação a esse último, também vale salientar que a interpretação de dados baseada em medição específica isolada ecocardiográfica tem pouco poder, devendo sempre valorizar o conjunto de parâmetros para avaliação valvar completa.
Assista ao vídeo
Nesta nova aula de Fundamentos em Doenças Valvares – tudo o que você precisa saber sobre Estenose Aórtica, a Dra. Lynnie Arouca explica como diagnosticar a condição através do exame de ecocardiograma.
As aulas anteriores também estão disponíveis aqui no site – confira!

 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention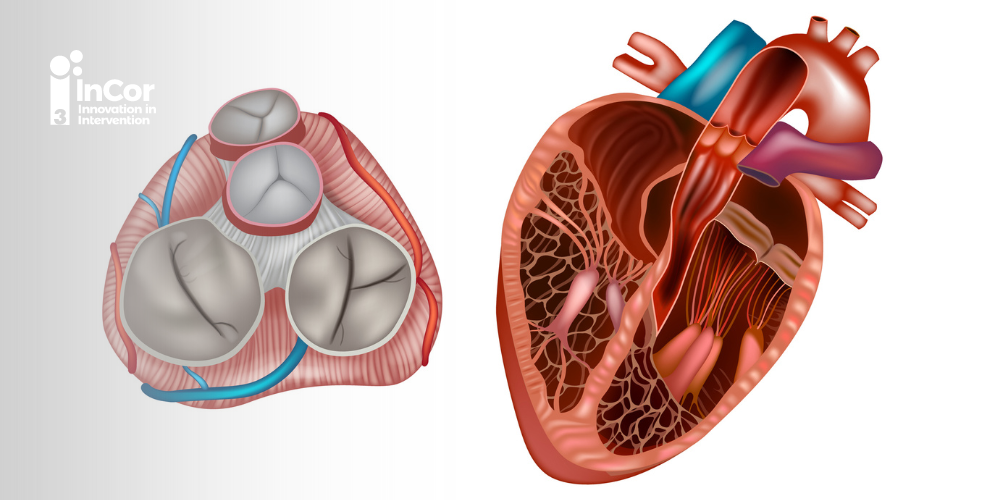
 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
 O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention O Triple I - InCor Innovation in Intervention
O Triple I - InCor Innovation in Intervention
